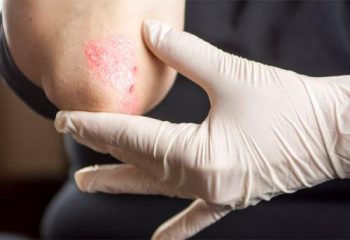
Τα περισσότερα δερματικά λεμφώματα μπορούν να αντιμετωπιστούν! Ενώ ανήκουν στα σπάνια νοσήματα, μοιάζουν με άλλες, πιο συνηθισμένες και λιγότερο επικίνδυνες παθήσεις του δέρματος- όπως η ψωρίαση, το έκζεμα, κλπ.- και έχουν πολύ καλή πρόγνωση εφόσον διαγνωσθούν έγκαιρα.
Αυτό μάλιστα, δεν είναι το μοναδικό καλό νέο: τα επιδημιολογικά στοιχεία της χώρας μας δείχνουν ότι περισσότεροι από 8 στους 10 Έλληνες ασθενείς με δερματικό λέμφωμα, διαγιγνώσκονται σε αρχικά στάδια της πάθησης, ποσοστό υψηλότερο από το διεθνή μέσο όρο (75%)!!! Το γεγονός αυτό καθιστά πολύ πιο αποτελεσματικό τον έλεγχο της νόσου και ανακόπτει θεαματικά την εξέλιξή της.
Τα αισιόδοξα αυτά μηνύματα ανακοίνωσαν σε συνέντευξη τύπου, η Αναπληρώτρια Καθηγήτρια Δερματολογίας-Αφροδισιολογίας, Διευθύντρια της Β’ Κλινικής Δερματικών και Αφροδισίων Νόσων Π.Γ.Ν. «ΑΤΤΙΚΟΝ» κ. Ευαγγελία Παπαδαυίδ και ο Αναπληρωτής Καθηγητής Ακτινοθεραπευτικής Ογκολογίας και Υπεύθυνος της Μονάδας ΑΚΘ κ. Βασίλειος Κουλουλίας, με αφορμή την Παγκόσμια Ημέρα κατά των Σπανίων Νοσημάτων (Πέμπτη 28 Φεβρουαρίου).
Κάθε χρόνο, περίπου 50-60 νέες περιπτώσεις δερματικών λεμφωμάτων καταγράφονται στη χώρα μας, είπε η κυρία Παπαδαυίδ, εκ των οποίων, σχεδόν το 60% αφορούν στη σπογγοειδή μυκητίαση. Η ομάδα των δερματικών λεμφωμάτων οφείλονται σε νεοπλασματικά σε Τ ή Β λεμφοκύτταρα, τα οποία αποικίζουν το δέρμα και δημιουργούν πλάκες ή όγκους. Παρ’ όλα αυτά, το δερματικό λέμφωμα δεν κατατάσσεται στους δερματικούς καρκίνους, ενώ η πιο συχνή πάθηση της ομάδας είναι η σπογγοειδής μυκητίαση και ακολουθούν το σύνδρομο Σέζαρι και τα δερματικά λεμφώματα Β-κυττάρων. Η εμφάνισή τους είναι πιο συχνή στους άντρες απ’ ότι στις γυναίκες και στις περισσότερες περιπτώσεις προσβάλλει άτομα ηλικίας άνω των 40 ετών.
Η σημασία της έγκαιρης διάγνωσης
Όπως επεσήμανε η κυρία Παπαδαυίδ, η έγκαιρη διάγνωση της νόσου έχει τεράστια σημασία για την αποτελεσματική αντιμετώπιση και πρόγνωσή της. Κάθε «ύποπτο» σύμπτωμα θα πρέπει να αναφέρεται στον Δερματολόγο, ο οποίος, με σειρά εξετάσεων, θα μπορέσει να κάνει τη σωστή διάγνωση. Για δεύτερη γνώμη θα πρέπει να απευθύνονται στα Πανεπιστημιακά Νοσοκομεία της χώρας και επιπλέον, στη χώρα μας λειτουργούν τρία εξειδικευμένα Ιατρεία Δερματικού Λεμφώματος στα οποία μπορούν να απευθύνονται οι ασθενείς, ως εξής:
Στην Αθήνα,
- Στο νοσοκομείο «Ανδρέας Συγγρός» (Α’ Κλινική Αφροδισίων και Δερματικών Νόσων Ε.Κ.Π.Α.)
- Στο Π.Γ.Ν. «ΑΤΤΙΚΟΝ» (Β’ Κλινική Δερματικών και Αφροδισίων Νόσων Ε.Κ.Π.Α.)
Στη Θεσσαλονίκη,
- Στο Γ.Ν.Θ. «Παπαγεωργίου» (Β’ Κλινική Δερματικών και Αφροδισίων Νόσων Α.Π.Θ.)
Αισιόδοξα τα στοιχεία στην Ελλάδα
Αναφερόμενη στα ελληνικά επιδημιολογικά στοιχεία, η κ. Παπαδαυίδ, τόνισε ότι η μελέτη που έγινε από τα Ιατρεία Δερματικών Λεμφωμάτων του Ε.Κ.Π.Α. και του Α.Π.Θ., βρέθηκε ότι ποσοστό 80% των δερματικών λεμφωμάτων διαγιγνώσκονται σε αρχικά στάδια, γεγονός που σημαίνει ήπια πορεία και καλύτερη πρόγνωση. Ο μέσος όρος ηλικίας των ασθενών είναι 61,7 έτη και η αναλογία ανδρών-γυναικών σχεδόν ίση 1:1.
Σύμφωνα με την κ. Παπαδαυίδ, η σπογγοειδής μυκητίαση εκδηλώνεται με δερματικές βλάβες, σε μορφή κηλίδας ή πλάκας, καθώς και με όγκους αλλά και με ερυθροδερμία. Οι δερματικές βλάβες είναι το πρώτο σημάδι για τον ασθενή και είναι σημαντικές γιατί καθορίζουν το στάδιο της πάθησης, που έχει μεγάλη σημασία για την πρόγνωση.
Ανάλογα με τα στάδια και το είδος των βλαβών, τα δερματικά λεμφώματα μπορούν να αντιμετωπιστούν με τοπικά ή συστημικά φάρμακα, με φωτοθεραπείες, με ακτινοθεραπεία-ολοσωματική ή δέσμη ηλεκτρονίων- ενώ σε προχωρημένα στάδια εφαρμόζονται μονοκλωνικά αντισώματα, δοκιμάζεται η ανοσοθεραπεία, και τέλος χημειοθεραπευτικά σχήματα και εάν και σε αυτά δεν υπάρχει ανταπόκριση, τότε εξετάζεται το ενδεχόμενο μεταμόσχευσης μυελού των οστών η οποία φαίνεται να επιφέρει ίαση.
Ολοσωματική θεραπεία
Από την πλευρά του, ο κύριος Κουλουλίας αναφέρθηκε στην ολοσωματική θεραπεία με δέσμη ηλεκτρονίων (Total Skin Electron Beam–TSEB) μια πρωτοποριακή ακτινοθεραπευτική τεχνική των Δερματικών Λεμφωμάτων, η οποία εφαρμόζεται στο νοσοκομείο «ΑΤΤΙΚΟΝ», το μοναδικό κέντρο εφαρμογής της συγκεκριμένης τεχνικής στη νότια και ανατολική Ευρώπη. Η μέθοδος πραγματοποιείται στη Μονάδα Ακτινοθεραπείας του νοσοκομείου, η οποία ανήκει στο Β’ Εργαστήριο Ακτινολογίας του Ε.Κ.Π.Α., υπό τη διεύθυνση του καθηγητή κ. Ν. Κελέκη.
Όπως τόνισε ο κ. Κουλουλίας, η ολοσωματική θεραπεία με δέσμη ηλεκτρονίων (TSEB) αποτελεί ιδιαίτερα αποτελεσματική θεραπευτική επιλογή σε ασθενείς που δεν ανταποκρίνονται ή έχουν υποτροπιάσει μετά από άλλη θεραπεία. Επίσης, εφαρμόζεται και παρηγορητικά σε προχωρημένα στάδια της νόσου με ικανοποιητικά αποτελέσματα σε ότι αφορά την ανταπόκριση της νόσου και την ανακούφιση των συμπτωμάτων.
Η πρώτη εφαρμογή της τεχνικής TSEB στο Νοσοκομείο “ATTIKON” ξεκίνησε το 2009 μετά από πολλές δοσιμετρικές μετρήσεις επιβεβαίωσης της θεραπείας σε ομοιώματα. Επίσης κατασκευάστηκε με ίδιους πόρους από το ΕΚΠΑ, , ειδικό σύστημα τοποθέτησης του ασθενούς με πιστοποίηση δοσιμετρίας για τις δέσμες ηλεκτρονίων. Η ανάπτυξη και η εφαρμογή της μεθόδου έγιναν υπό την επίβλεψη του κ. Κουλουλία και κυρίως της Φυσικού Ιατρικής κ. Πλατώνη Καλλιόπης. Ακολουθήθηκε η τεχνική των 6 διπλών πεδίων (six dual field technique)” ή τεχνική “Stanford”.
Η προγραμματισμένη θεραπεία, ολοκληρώνεται σε εννέα εβδομάδες, ανέφερε ο κ. Κουλουλίας, αν ακολουθηθεί το “μεγάλο” σχήμα ή σε τρεις εβδομάδες αν εφαρμοσθεί το “μικρό” σχήμα. Η επιλογή του κατάλληλου θεραπευτικού σχήματος καθορίζεται από συγκεκριμένες ενδείξεις. Κατά τη διάρκεια της θεραπείας, τα μάτια, τα νύχια και τα γεννητικά όργανα προστατεύονται από μπλοκ μόλυβδου πάχους τουλάχιστον 0,4 cm μέχρι την ολοκλήρωση της, προκειμένου να αποφευχθούν παρενέργειες αυτής. Τα μάτια προστατεύονται από ειδικά κατασκευασμένο ζευγάρι γυαλιών με μόλυβδο (1,5 cm μόλυβδου) και τα γεννητικά όργανα από φύλλο μόλυβδου πάχους 0,4 cm, προσαρμοσμένο σε ειδικό τύπο εσώρουχου.
Όπως επεσήμανε ο κ. Κουλουλίας, κατά την εφαρμογή της θεραπείας, χρησιμοποιείται ειδικό σύστημα τοποθέτησης του ασθενούς με σκοπό τη στήριξη του ασθενούς κατά τη θεραπεία χωρίς να καλύπτεται μέρος του σώματός του. Στο πρόσθιο μέρος του συστήματος υπάρχει φύλλο plexiglass για τη μείωση της ενέργειας της δέσμης των ηλεκτρονίων και την καλύτερη κατανομή της δόσης στο σώμα του ασθενούς, μέσω της εξομάλυνσης του προφίλ της κάθε επιμέρους δέσμης.
Πριν από την έναρξη της θεραπείας γίνεται λήψη ιστορικού και κλινική εξέταση. Εξηγούνται στον ασθενή λεπτομέρειες της θεραπείας και αναλύονται οι τυχόν παρενέργειες αυτής. Επίσης τοποθετούνται και ειδικά δοσίμετρα στο σώμα του ασθενούς για την ακριβή μέτρηση της αποτιθέμενης δόσης της θεραπείας. Κατά τη διάρκεια της θεραπείας ο ασθενής εκτιμάται καθημερινά για έλεγχο ανταπόκρισης και παρενεργειών. Οι παρενέργειες της θεραπείας είναι ήπιες και αφορούν συνήθως σε ήπιο ερεθισμό του δέρματος και αλωπεκία. Σε κάθε ασθενή δίνονται αναλυτικές οδηγίες για περιποίηση του δέρματος.
ΔΙΑΒΑΣΤΕ ΑΚΟΜΑ: ΕΛΛΟΚ: Ακάλυπτες οι ανάγκες των παιδιών με καρκίνο
ΔΕΙΤΕ ΕΠΙΣΗΣ: 1 εκατομμύριο οι διαβητικοί στην Ελλάδα
ΜΗ ΧΑΣΕΤΕ: Έρευνα-σοκ αποκάλυψε 2.000 είδη βακτηρίων στο έντερο που δεν γνωρίζαμε
ΕΙΔΗΣΕΙΣ ΣΗΜΕΡΑ
- Διονύσης Θεοδωράτος: Το 40% των εισιτηρίων του Πάσχα είναι εκπτωτικά
- Μεγάλο Σάββατο: Τα τελευταία δρομολόγια λεωφορείων, τρόλεϊ, μετρό και Τραμ – Πώς θα κινηθούν την Κυριακή του Πάσχα
- Drewry: Αβεβαιότητα από τους δασμούς και πτώση 3% στις τιμές εμπορευματοκιβωτίων
- Διατροφή και Γονιμότητα: Ο ρόλος της εξατομικευμένης υποστήριξης