ΣΧΕΤΙΚΑ ΑΡΘΡΑ
Η σκωληκοειδής απόφυση είναι ένας σωλήνας περίπου 10 εκατοστών και διαμέτρου κάτω των 8 χιλιοστών που εξορμάται από το τυφλό, κοντά στη συμβολή λεπτού και παχέος εντέρου. Επικοινωνεί, στην έκφυσή της, με τον αυλό του παχέος εντέρου, ενώ το άλλο άκρο της είναι κλειστό (τυφλό) και ελεύθερο (κινητό).
Παλαιότερα πιστευόταν ότι δεν παίζει κάποιο ρόλο στη φυσιολογία του πεπτικού, όμως όλο και περισσότερες πρόσφατες έρευνες τείνουν να αποδείξουν ότι η πλούσια λεμφαγγειακή της οχύρωση την καθιστά σημαντική στην άμυνα του πεπτικού μας συστήματος, εξηγεί ο δρ Ιωάννης Κ. Κοζαδίνος, Διευθυντής Α’ Ρομποτικής Χειρουργικής Κλινικής του Metropolitan Hospital.
Οξεία σκωληκοειδίτιδα
Είναι η οξεία φλεγμονή της σκωληκοειδούς απόφυσης. Πρόκειται για μια ταχέως εξελισσόμενη διαδικασία αρχικό αίτιο της οποίας θεωρείται η απόφραξη του αυλού της απόφυσης, που μπορεί να προκληθεί από υπερπλασία του λεμφικού ιστού που φυσιολογικά υπάρχει στον υποβλεννογόνιο χιτώνα του οργάνου ή ακόμα και από σκληρά κόπρανα, ύπαρξη βαρίου μετά από κάποια εξέταση, συμφύσεις ή ξένο σώμα.
Η απόφραξη προκαλεί οίδημα και διόγκωση του οργάνου που καταλήγει σε διαταραχή της αιμάτωσης, με είσοδο διαφόρων μικροοργανισμών στο μυϊκό τοίχωμα. Έτσι η φλεγμονή εξελίσσεται σε ισχαιμία, νέκρωση και διάτρηση της σκωληκοειδούς απόφυσης. Από ‘κει και πέρα ο οργανισμός ή θα περιχαρακώσει τη φλεγμονή δημιουργώντας μια φλεγμονώδη μάζα με τη συμμετοχή γειτονικών οργάνων ή θα έχουμε εξέλιξη σε γενικευμένη περιτονίτιδα. Τελευταία πιθανολογείται επίσης ότι η οξεία σκωληκοειδίτιδα μπορεί να προκληθεί αιματογενώς, από απομακρυσμένη λοιμογόνο εστία, χωρίς να έχει προηγηθεί απόφραξη.
Οι σταδιακές αυτές αλλαγές που καταλήγουν στη διάτρηση της σκωληκοειδούς απόφυσης, πραγματοποιούνται μέσα σε μια μέρα στο 10% των ασθενών και σε 2 μέρες, στο 50% των ασθενών. Γίνεται κατανοητό ότι η ταχύτητα στη διάγνωση και την αντιμετώπιση της κατάστασης είναι εξαιρετικής σημασίας.
Τα στάδια εξέλιξης (σταδιοποίηση) της οξείας σκωληκοειδίτιδας είναι τα εξής:
- οιδηματώδες στάδιο (ή εξιδρωματικό): μπορεί να παρουσιάσει ύφεση ή να εξελιχθεί στο
- πυώδες στάδιο: εξελίσσεται σχεδόν 100% σε
- γαγγραινώδες στάδιο: συνυπάρχει σχεδόν πάντοτε με ρήξη-διάτρηση της σκωληκοειδούς απόφυσης και περιτονίτιδα, (τοπική ή γενικευμένη), απόστημα ή πλαστρόν (φλεγμονώδης μάζα από εντερικές έλικες).
Είναι παιδική ασθένεια;
Η οξεία σκωληκοειδίτιδα αφορά όλες τις ηλικίες, παρουσιάζεται όμως σπάνια στην νεογνική και γεροντική ηλικία και συχνότερα κατά τη δεύτερη και τρίτη δεκαετία της ζωής. Άγνωστο γιατί, είναι λίγο πιο συχνή στο άρρεν φύλο και εμφανίζει μεγαλύτερη συχνότητα την άνοιξη και το φθινόπωρο. Είναι η πιο συχνή αιτία προσέλευσης στα τμήματα επειγόντων περιστατικών.
Κλινική εικόνα
Η οξεία σκωληκοειδίτιδα έχει χαρακτηριστεί ως ο «μεγάλος μίμος» της κοιλιάς. Αυτό γιατί, από την πρώτη αναλυτική περιγραφή της, το 1886, από τον Fitz, μέχρι και σήμερα, η κλινική της εικόνα, που είναι πολύτιμη για τη διάγνωση, μπορεί να ξεγελάσει, μιμούμενη την εικόνα πολλών άλλων παθολογιών. Αυτή η ποικιλία στην κλινική εικόνα οφείλεται σε μεγάλο βαθμό στην κινητικότητα του άκρου της σκωληκοειδούς απόφυσης που μπορεί να οδηγήσει σε άτυπες, ασυνήθεις θέσεις του οργάνου και να αλλάξει ακόμα και τα βασικά κλινικά χαρακτηριστικά, όπως τη θέση του άλγους.
Περιγράφοντας μια τυπική κλινική εικόνα θα λέγαμε ότι ο ασθενής παραπονείται αρχικά για ένα ακαθόριστο άλγος γύρω από τον ομφαλό, το οποίο μπορεί να διαλάθει της προσοχής του και να αποδοθεί σε κολικό εντέρου ή δυσπεψία ή κάποια άνευ σημασίας ενόχληση. Στη συνέχεια όμως, εντός λίγων ωρών, ο πόνος αλλάζει θέση και σταθεροποιείται στη δεξιά κάτω κοιλία (δεξιός λαγόνιος βόθρος) αποκτώντας σαφή χαρακτήρα.
Στον πόνο έρχονται να προστεθούν η ναυτία και πιθανώς οι εμετοί, ενώ αρκετά συχνά αναφέρεται και χαρακτηριστική ανορεξία. Συνήθως υπάρχει δεκατική πυρετική κίνηση. Ακόμα, μπορεί να εμφανιστούν διάρροιες (από ερεθισμό του τυφλού ή και του λεπτού εντέρου) ή δυσουρικά ενοχλήματα (σε ερεθισμό του ουρητήρα), ενώ, σε περίπτωση άτυπης θέσης της απόφυσης, το άλγος μπορεί να εντοπίζεται στη δεξιά πλάγια κοιλιακή χώρα ή και στο δεξιό υποχόνδριο, δίνοντας εικόνα νόσων των χοληφόρων, ή χαμηλά υπερηβικά, μιμούμενο γυναικολογικές παθήσεις της ελάσσονος πυέλου, κυστικά ενοχλήματα ή ακόμα και σπαστική κολίτιδα. Με την πάροδο των ωρών, τα συμπτώματα επιδεινώνονται και αν η φλεγμονή φτάσει σε ρήξη του οργάνου, επιπροστίθενται υψηλός πυρετός, σύσπαση των τοιχωμάτων της κοιλίας (έως σανιδώδης κοιλία), διάχυτο κοιλιακό άλγος, ταχυκαρδία, εικόνα που συνολικά περιγράφει τη σήψη.
Πώς μπαίνει η διάγνωση;
Λέγεται στην ιατρική πως η διάγνωση στηρίζεται στον υψηλό δείκτη κλινικής υποψίας. Αυτό ισχύει κατεξοχήν στην περίπτωση της σκωληκοειδίτιδας, καθώς, ειδικά στις άτυπες μορφές της, δοκιμάζει την εμπειρία του χειρουργού και αποτελεί κλινική πρόκληση. Εκτός από την εκτίμηση των συμπτωμάτων και, βασικό, της εξέλιξής τους ώρα με την ώρα, χρήσιμες πληροφορίες θα πάρει ο χειρουργός από την κλινική εξέταση του ασθενούς, η οποία πρέπει να είναι πλήρης, αναλυτική και καταληκτική.
Αναζητείται το σημείο ευαισθησίας, η ύπαρξη ψηλαφητής μάζας στην περιοχή του άλγους, η ύπαρξη και ένταση των εντερικών ήχων, καθώς και πιο ειδικά σημεία που ενδεικτικά μόνο αξίζει να αναφερθούν εδώ (σημεία: Blumberg, Rovsing, ψοΐτη, θυροειδούς κτλ.).
Πρέπει να τονιστεί και η ανάγκη εκτίμησης του λοιπού ιστορικού του ασθενούς και ιδίως να γίνουν γνωστά τυχόν υπάρχοντα προβλήματα ή συμπτώματα από το πεπτικό (έλκος, γαστρεντερίτιδα, χολολιθίαση), το ουροποιητικό (λοιμώξεις, νεφρολιθίαση), το γυναικολογικό (παθολογία από τις ωοθήκες λοιμώξεις των έσω γεννητικών οργάνων, πιθανή εγκυμοσύνη, πρόσφατες θεραπευτικές πράξεις).
Με μια πρώτη εικόνα από το ιστορικό και την κλινική εξέταση ο ιατρός θα εστιάσει σε κάποιες απλές εργαστηριακές εξετάσεις που θα τον κατευθύνουν στη διάγνωση.
Γενική αίματος: Η αύξηση των λευκών είναι στοιχείο χρήσιμο μεν, μη ειδικό δε, καθώς η αύξησή τους μπορεί να σημαίνει φλεγμονή οπουδήποτε ενώ, όχι σπάνια, ακόμα και σε περιπτώσεις οξείας φλεγμονής αυτά μπορεί να κυμαίνονται σε φυσιολογικά όρια. Σε άλλες περιπτώσεις (λήψη φαρμάκων ή εγκυμοσύνη) τα λευκά αναμένονται ούτως ή άλλως αυξημένα. Με τους όποιους περιορισμούς πάντως η λευκοκυττάρωση ειδικά πολυμορφοπυρηνικού τύπου, ενισχύει τη διάγνωση.
Βιοχημικός έλεγχος: Ένας αδρός βιοχημικός έλεγχος περιλαμβάνει τη μέτρηση της CRP, ενός δείκτη φλεγμονής που αυξάνεται στην αρχική φάση της νόσου. Μεγάλη αύξηση της μπορεί να σημαίνει γαγγραινώδες στάδιο αλλά μπορεί να μειωθεί με την πάροδο της ώρας (συνήθως πέφτει μετά από 12ωρο από την έναρξη των συμπτωμάτων). Η μέτρηση β’ χοριακής γοναδοτροπίνης (τεστ κύησης) μπορεί να κριθεί απαραίτητη σε γυναίκα αναπαραγωγικής ηλικίας από το ιστορικό της οποίας δεν μπορεί να αποκλειστεί πιθανή εγκυμοσύνη, ενώ εάν ο γιατρός έχει υποψία και θέλει να αποκλείσει νόσο των χοληφόρων ή του παγκρέατος μπορεί να ζητήσει τον αντίστοιχο έλεγχο. Τέλος, η μέτρηση σακχάρου και ηλεκτρολυτών ή ακόμα και πιο ειδικές εξετάσεις μπορεί να ζητηθούν κατά περίπτωση (για εκτίμηση της γενικής κατάστασης του ασθενούς ή για τη διευκρίνιση γνωστών προβλημάτων από το ατομικό του ιστορικό).
Γενική ούρων: Βοηθά στον αποκλεισμό πάθησης του ουροποιητικού, με απαραίτητη εδώ μια διευκρίνιση: ευρήματα όπως πυοσφαίρια ή ερυθρά αιμοσφαίρια στα ούρα μπορεί να συσχετίζονται με οξεία σκωληκοειδίτιδα και επέκταση της φλεγμονής στο δεξιό ουρητήρα σε άτυπη θέση της απόφυσης στο οπίσθιο περιτόναιο. Συχνά, σε περιπτώσεις αμφιβολιών για τη διάγνωση έχουμε στη διάθεση μας και απεικονιστικές εξετάσεις.
Απλή ακτινογραφία κοιλίας: Βοηθά στο να αποκλειστούν άλλες καταστάσεις, ενώ σπάνια θα δώσει ειδικά ευρήματα από τη σκωληκοειδή.
Υπερηχολογικός έλεγχος: Είναι χρήσιμος κυρίως για αποκλεισμό γυναικολογικών παθήσεων που μπαίνουν στη διαφορική διάγνωση, όπως εξωμήτριος κύηση, φλεγμονές (π.χ. σαλπιγγίτιδα), κύστεις ωοθηκών που μπορεί να αιμορράγησαν ή να υπέστησαν ρήξη ή συστροφή.
Αξονική τομογραφία: Αυτή δίνει σημαντικές πληροφορίες για τυχόν ύπαρξη φλεγμονής στη σκωληκοειδή απόφυση καθώς και για την έκτασή της, ενώ βασικός της ρόλος είναι ο αποκλεισμός άλλης παθολογίας, κατευθύνοντας το χειρουργό στη λήψη αποφάσεων, όπως τι προσπέλαση (τομή) θα αποφασίσει, αν και πότε θα πρέπει να παρέμβει και πώς. Παρόλες όμως αυτές τις διαγνωστικές εξετάσεις, θα πρέπει πάντα να έχουμε κατά νου τη συμβουλή των δασκάλων της χειρουργικής: «Δεν χειρουργούμε ούτε αυξημένα λευκά, ούτε ευρήματα αξονικής», χειρουργούμε ασθενείς, και καμιά αρνητική εξέταση δεν αντισταθμίζει την κλινική υποψία, δεν καθησυχάζει τον έμπειρο χειρουργό και, κυρίως, δεν διασφαλίζει τον ασθενή.
Οι εξετάσεις δεν είναι παθογνωμονικές για την οξεία σκωληκοειδίτιδα, μπορεί όμως να επιβεβαιώσουν τη διάγνωση σε άτυπες περιπτώσεις.
Ποιες παθήσεις μπορεί να μιμηθούν οξεία σκωληκοειδίτιδα:
- μεσεντέριος αδενίτιδα
- γαστρεντερίτιδα
- δυσκοιλιότητα
- παθήσεις ουροποιητικού συστήματος
- εγκολεασμός
- πνευμονία
- συστροφή όρχεως
- εντερική απόφραξη
- περιεσφιγμένη βουβωνοκήλη
- αναφυλακτοειδής πορφύρα
- παγκρεατίτιδα
- χολοκυστίτιδα
- ηπατίτιδα
- διαβήτης
- όγκοι κοιλίας
- δρεπανοκυτταρική αναιμία
- νόσος Crohn
- έλκος στομάχου ή δωδεκαδακτύλου
- φλεγμονή μεκελείου απόφυσης.
Με άλλοτε άλλη συχνότητα ανά ηλικιακή ομάδα, οι οντότητες αυτές πρέπει να αποκλειστούν κατά τη διαγνωστική προσέγγιση του ασθενούς, ιδίως αυτές που δεν αποτελούν χειρουργική νόσο όπως: διαβήτης, δρεπανοκυτταρική αναιμία, πορφύρα, πνευμονία, νόσος Crohn.
Περνάει με αντιβίωση;
Η απάντηση της ιατρικής είναι κατηγορηματική: όχι!
Η παραμονή μιας φλεγμαίνουσας σκωληκοειδούς μέσα στην κοιλιά εγκυμονεί κινδύνους όπως περιτονίτιδα, δημιουργία συμφύσεων, ενδοκοιλιακό απόστημα ή δημιουργία μίας φλεγμονώδους μάζας από εντερικές έλικες (πλαστρόν ή φλέγμονας της σκωληκοειδούς. Η νοσηρότητα και η θνητότητα των επιπλοκών είναι τέτοια ώστε είναι προτιμότερο να εξαιρεθεί μια υγιής σκωληκοειδής απόφυση παρά να παραμείνει αδιάγνωστη και, άρα, αθεράπευτη, μια πιθανή οξεία σκωληκοειδίτιδα. Γι’ αυτό άλλωστε τα διεθνώς αποδεκτά ποσοστά λανθασμένης διάγνωσης φτάνουν έως και το 20%. Η οξεία σκωληκοειδίτιδα έχει μία και μόνη θεραπεία, τη σκωληκοειδεκτομή.
Με τη διάγνωση της νόσου ο ασθενής πρέπει να εισαχθεί και να χειρουργηθεί. Η μόνη καθυστέρηση που δικαιολογείται είναι για υποστήριξη του ασθενούς σε περιπτώσεις αφυδάτωσης, για τη χορήγηση αντιβιοτικής κάλυψης, με στόχο την πραγματοποίηση του χειρουργείου με τον ασθενή στην καλύτερη δυνατή κατάσταση.
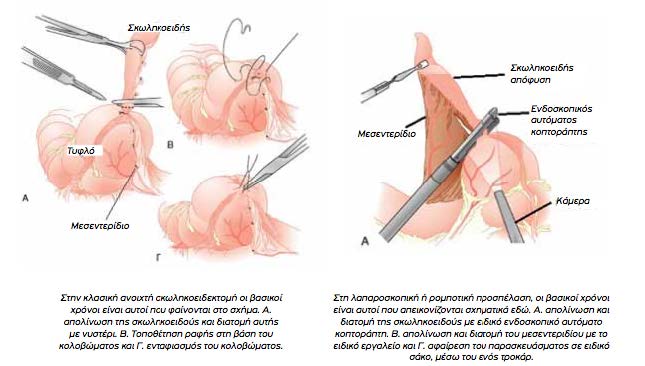
Το χειρουργείο
Η σκωληκοειδεκτομή είναι από τα συχνότερα χειρουργεία σε όλο τον κόσμο. Η κλασική μέθοδος (ανοιχτή) γίνεται με μια μικρή τομή λίγων εκατοστών, στη δεξιά κοιλία, ενώ η λαπαροσκοπική επέμβαση πραγματοποιείται με 3 τομές, όπως και η αντίστοιχη ρομποτική επέμβαση. Ανεξαρτήτως της μεθόδου, ένα σωστό
χειρουργείο για σκωληκοειδεκτομή έχει κάποιες απαράβατες αρχές, όπως ο ενδελεχής έλεγχος για άλλη παθολογία (ειδικά εάν η εικόνα της σκωληκοειδούς δεν κρίνεται επαρκής για να δικαιολογήσει την κλινική εικόνα), και η σχολαστική έκπλυση της κοιλιάς για απομάκρυνση του μικροβιακού φορτίου.
Η κάλυψη με αντιβιοτική αγωγή είναι απαραίτητη, τόσο προεγχειρητικά όσο και μετά την επέμβαση, η δε διάρκεια χορήγησής της θα εξαρτηθεί από το στάδιο της φλεγμονής. Ανάλογη του σταδίου είναι και η διάρκεια νοσηλείας. Η χωρίς επιπλοκές σκωληκοειδίτιδα (όχι περιτονίτιδα, όχι απόστημα, όχι πλαστρόν) συνήθως εξέρχεται του νοσοκομείου σε 24 με 48 ώρες, ενώ εάν η φλεγμονή είναι προχωρημένη χρειάζεται ολιγοήμερη νοσηλεία, πάντα μετά από εκτίμηση της κατάστασης του ασθενούς.
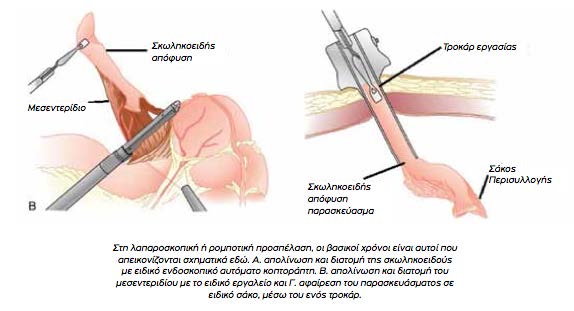
Η λαπαροσκοπική τεχνική (και κατ’ επέκταση και η ρομποτική), πέρα από τα γενικά πλεονεκτήματά της προσφέρει και διαγνωστική βοήθεια. Σε αμφίβολες περιπτώσεις, μπορεί ο χειρουργός να ελέγξει όλη την κοιλιά για τυχόν άλλο πρόβλημα και, πράγμα πολύ σημαντικό, να το αντιμετωπίσει με τον καλύτερο τρόπο, χωρίς να χρειαστεί τροποποίηση της τομής και επιπλέον επιβάρυνση για τον ασθενή. Έτσι νέες μελέτες προτείνουν, σε αμφίβολες περιπτώσεις και σε ασθενείς δύσκολους, (παχύσαρκους, ηλικιωμένους, γυναίκες αναπαραγωγικής ηλικίας) τη διενέργεια διαγνωστικής λαπαροσκόπησης και, εφόσον κριθεί εγχειρητικά απαραίτητο, τη λαπαροσκοπική σκωληκοειδεκτομή, αναφέρει ο δρ Κοζαδίνος.
Όγκοι της σκωληκοειδούς απόφυσης
Αν και σπάνιοι, καθώς αποτελούν περίπου το 1% όλων των νεοπλασιών, οι όγκοι της σκωληκοειδούς απασχολούν το χειρουργό λόγω της ιδιαιτερότητάς τους, τόσο στη συμπεριφορά όσο και στην αντιμετώπισή τους.
Καλοήθεις όγκοι
Πιο συχνοί είναι τα λιπώματα, τα νευρώματα και τα λειομειώματα, ενώ ειδική κατηγορία αποτελούν τα καλοήθη καρκινοειδή, τα οποία γενικώς κατατάσσονται στις κακοήθειες.
Πώς εμφανίζονται
Συνήθως είναι ασυμπτωματικοί, ενώ εάν δώσουν συμπτώματα αυτά μιμούνται οξεία σκωληκοειδίτιδα. Μετά τη σκωληκοειδεκτομή η ιστολογική αποκαλύπτει την ύπαρξή τους.
Θεραπεία
Η σκωληκοειδεκτομή ειναι η οριστική θεραπεία αυτών των όγκων, καθώς δεν διηθούν, δεν μεθίστανται σε λεμφαδένες και δεν κάνουν αιματογενή διασπορά.
Κακοήθεις όγκοι
Πιο συχνά αναφερόμενοι κακοήθεις όγκοι στη σκωληκοειδή είναι τα καρκινοειδή. Άλλοι, πολύ πιο σπάνιοι, είναι τα κυσταδενοκαρκινώματα και τα αδενοκαρκινώματα. Είναι εντυπωσιακή η διαφορετικότητά τους όσον αφορά την κυτταρική προέλευσή τους, την κλινική εικόνα που δίνουν αλλά και τις θεραπευτικές επιλογές που τους αφορούν.
Καρκινοειδείς όγκοι
Προέρχονται από αρχέγονα εμβρυϊκά κύτταρα τα οποία εντοπίζονται σε πολλά όργανα, παράγουν ουσίες ενδιάμεσες ορμονών και παρουσιάζουν ιδιαίτερη συμπεριφορά ανάλογα με την εντόπισή τους. Ανήκουν στους λεγόμενους νευροενδοκρινικούς όγκους. Καρκινοειδές μπορεί να αναπτυχθεί στους πνεύμονες, σε όλο το πεπτικό (οισοφάγο, στόμαχο, λεπτό και παχύ έντερο), στις ωοθήκες, στο πάγκρεας ή τα χοληφόρα και σπανιότερα και αλλού. Η πιο συχνή εντόπισή τους είναι η σκωληκοειδής απόφυση. Οι όγκοι αυτοί ονομάζονται δυνητικά κακοήθεις, δηλαδή συνήθως δεν μεθίστανται λεμφογενώς ή αιματογενώς, αυξάνονται με αργό ρυθμό και δεν διηθούν τους γύρω ιστούς. Αυτά μέχρι να αυξηθούν αρκετά σε μέγεθος, οπότε η συμπεριφορά τους αλλάζει και δίνουν μεταστάσεις, κυρίως αιματογενώς προς άλλα όργανα (ήπαρ και οστά κυρίως) και διηθούν γειτονικά όργανα. Τα καρκινοειδή παράγουν ουσίες όπως σεροτονίνη, κατεχολαμίνες, ισταμίνη, κινίνη, οι οποίες, όταν κυκλοφορήσουν στο αίμα, προκαλούν το λεγόμενο καρκινοειδές σύνδρομο.
Τι είναι το καρκινοειδές σύνδρομο;
Είναι μια ομάδα συμπτωμάτων από διάφορα όργανα που οφείλονται στη δράση των παραγόμενων ουσιών από τους καρκινοειδείς όγκους. Συμβαίνει ξαφνικά ή μετά από συναισθηματικό στρες, λήψη αλκοόλ, άσκηση, φαγητό ή μετά από την ψηλάφηση ήπατος που έχει μεταστάσεις. Flushing είναι ένα αιφνίδιο εξάνθημα προσώπου, κορμού ή και άκρων, χρώματος ροζ ή κόκκινου, που διαρκεί από λεπτά έως και μέρες και συνοδεύεται από οίδημα, δακρύρροια, κνησμό. Τα ιδιαιτέρα χαρακτηριστικά του εξαρτώνται από την εντόπιση του όγκου.
Τα καρκινοειδή της σκωληκοειδούς σπάνια προκαλούν αυτό το σύνδρομο (σε ποσοστό 10%), με εξαίρεση όγκους μεγάλου μεγέθους (πάνω από 2 εκατοστά) ή όγκους που έχουν δώσει μεταστάσεις στο ήπαρ, ενώ σημειώνουμε ότι υπάρχουν και καρκινοειδείς όγκοι ανενεργοί, που δεν παράγουν δραστικές ουσίες (περισσότεροι από τους μισούς).Το σύνδρομο, εφόσον παραμένει χωρίς αντιμετώπιση, μπορεί να προκαλέσει ακόμα και το θάνατο, καθώς μπορεί να οδηγήσει σε ταχυκαρδία, αρρυθμία, σύγχυση και κώμα. Σε περιπτώσεις που δεν εκδηλώνεται το σύνδρομο οι όγκοι αυτοί της σκωληκοειδούς μπορεί να παραμείνουν σιωπηροί κλινικά μέχρι να αυξηθούν σε διαστάσεις και να εμφανιστούν ως εντερική απόφραξη, ψηλαφητή μάζα δεξιάς κάτω κοιλίας, ψηλαφητό ήπαρ από μεταστάσεις, οστικά άλγη ή κατάγματα από οστικές μεταστάσεις. Ενίοτε μικροί όγκοι μπορεί να μιμηθούν οξεία σκωληκοειδίτιδα. Κάποια ιδιαίτερα κλινικά προβλήματα που προκαλούν οι καρκινοειδείς όγκοι είναι τα ακόλουθα:
- απόφραξη του εντέρου από ίνωση μεσεντερίου, οπότε απαιτείται χειρουργείο.
- δεξιά καρδιακή ανεπάρκεια από βλάβη τριγλώχινος και πνευμονικής. Δεν γίνεται αντικατάσταση των βαλβίδων αλλά χορηγούνται διουρητικά.
- πελάγρα, που αντιμετωπίζεται με χορήγηση νιασίνης 1-2mg/ημέρα.
Πελάγρα είναι νόσος από έλλειψη βιταμίνης Β3 ή νιασίνης και προκαλεί αλλοιώσεις δέρματος, ερύθημα, φωτοευαισθησία, στοματίτιδα, γαστρεντερολογικές και χειρουργείο.
Διάγνωση
Η ποικιλία των συμπτωμάτων των καρκινοειδών της σκωληκοειδούς καθιστά τη διάγνωσή τους κλινική πρόκληση. Εφόσον τεθεί η υποψία θα ζητηθούν από τον ιατρό απλές εξετάσεις αίματος, για να διαπιστωθεί η γενική κατάσταση του ασθενούς. Πιο ειδικές εξετάσεις είναι απαραίτητες για τη διάγνωση της νόσου:
- Mέτρηση στα ούρα του 5ΗΙΑΑ (5 ΥΔΡΟΞΥΪΝΔΟΛΟΞΙΚΟ ΟΞΥ). Εφόσον γίνει σωστά (μετά από ειδική δίαιτα) είναι παθογνωμονική για τη νόσο. Η μέτρησή του χρησιμοποιείται και για την παρακολούθηση της νόσου κατά την όποια θεραπεία.
- Μέτρηση, στο αίμα της χρωμογρανίνης-Α (CgA), μιας ουσίας που αυξάνεται και σε άλλους νευροενδοκρινείς όγκους και είναι μη ειδική.
- Octreoscan (σπινθηρογράφημα με χρήση ειδικής ουσίας, της οκτρεοτίδης): βοηθά σε δύσκολες περιπτώσεις και εντοπίζει τον όγκο.
Για τη σταδιοποίηση της νόσου απαιτούνται απεικονιστικές εξετάσεις (αξονική θώρακος-κοιλίας), ενώ, ανάλογα με τα αναφερόμενα συμπτώματα, ο ιατρός μπορεί να ζητήσει και πιο ειδικές εξετάσεις (υπέρηχο καρδιάς, σπινθηρογράφημα οστών, μαγνητική κοιλίας, ενδοσκοπικό έλεγχο κτλ.), αναφέρει ο δρ Κοζαδίνος.
Η λύση
Καρκινοειδή της σκωληκοειδούς απόφυσης μικρότερα από 2 εκατοστά θεραπεύονται με απλή σκωληκοειδεκτομή, καθώς σπάνια είναι μεταστατικά.Καρκινοειδή μεγαλύτερης διαμέτρου αντιμετωπίζονται πιο ριζικά, με δεξιά κολεκτομή, αφαίρεση, δηλαδή, του ανιόντος, του τυφλού μαζί με τη σκωληκοειδή φυσικά, καθώς και των τελευταίων εκατοστών του λεπτού εντέρου, με συναφαίρεση των λεμφαδένων (επέμβαση όμοια με αυτήν για καρκίνο του δεξιού κόλου).
Βέβαια, υπάρχει διχογνωμία στη διεθνή βιβλιογραφία, καθώς υπάρχει και η πιο επιθετική άποψη, ότι και όγκοι μικρότεροι του εκατοστού, εφόσον έχουν «επιθετικά» χαρακτηριστικά (εντοπίζονται στη βάση της σκωληκοειδούς, έχουν διηθήσει την αγγείωσή της, είναι αυξημένου δείκτη κακοηθείας στην ιστολογική κτλ.), θα πρέπει να αντιμετωπίζονται επιθετικότερα (με δεξιά κολεκτομή, έστω πιο περιορισμένη, κι όχι με απλή σκωληκοειδεκτομή).
Είναι σημαντικό να τονιστούν εδώ δύο σημεία:
- Σε περίπτωση ύπαρξης καρκινοειδούς συνδρόμου, ο ασθενής πρέπει να σταθεροποιηθεί ορμονικά, με χορήγηση ειδικών φαρμάκων πριν χειρουργηθεί αλλά και κατά τη διάρκεια του χειρουργείου, γιατί σε αντίθετη περίπτωση κινδυνεύει από επιπλοκές της αναισθησίας.
- Σε περιπτώσεις που υπάρχουν μεταστάσεις εξαιρέσιμες πρέπει να διενεργηθεί και εκτομή αυτών, καθώς προσθέτει στην επιβίωση του ασθενούς και, ακόμα κι αν δεν είναι ριζική η μεταστασεκτομή, βοηθά στην καλύτερη ρύθμιση και αντιμετώπιση του καρκινοειδούς συνδρόμου.
Σε γενικευμένη νόσο, ο ασθενής μπορεί να αντιμετωπιστεί με χημειοθεραπεία, με ακτινοθεραπεία, για περιορισμό οστικού πόνου και με χορήγηση ειδικών φαρμάκων για τις ορμονικές εκδηλώσεις της νόσου. Παρά τη σοβαρότητα της νόσου, οι ασθενείς πρέπει να γνωρίζουν ότι η επιβίωση είναι μακρά, φτάνει σε μεγάλο ποσοστό τη δεκαετία, ακόμα και χωρίς θεραπεία. Η έγκαιρη διάγνωση και αντιμετώπισή της όμως εξασφαλίζουν την ίαση.
Κυσταδενοκαρκίνωμα
Σπάνιος όγκος της σκωληκοειδούς, που έχει ως χαρακτηριστικό την παραγωγή βλέννης, η οποία γεμίζει τον αυλό της απόφυσης με αποτέλεσμα τη διάταση αυτής (βλεννοκήλη). Η ρήξη της σκωληκοειδούς σε αυτές τις περιπτώσεις προκαλεί τη διασπορά κυττάρων που παράγουν βλέννη μέσα στην περιτοναϊκή κοιλότητα, γεμίζοντας την κοιλία, προκαλώντας αποφράξεις κοίλων οργάνων διάταση κοιλίας και πόνο.
Η κατάσταση περιγράφεται ως ψευδομύξωμα του περιτοναίου. Είναι σοβαρή κατάσταση και με μεγάλη νοσηρότητα και θνητότητα. Η κλινική εικόνα μιμείται σκωληκοειδίτιδα ή ειλεό ή ασκίτη και η πρόγνωση για τον ασθενή είναι σαφώς πολύ καλύτερη πριν συμβεί περιτοναϊκή διασπορά της νόσου.
Υπάρχουν και καλοήθεις όγκοι της σκωληκοειδούς που παράγουν βλέννη, γεμίζοντας τον αυλό της (βλεννοκήλη). Αυτοί όμως δεν προκαλούν περιτοναϊκή διασπορά και δεν είναι θανατηφόροι. Η διάγνωση μπαίνει συνήθως τυχαία, με την ιστολογική εξέταση της σκωληκοειδούς που αφαιρέθηκε για υποψία σκωληκοειδίτιδας. Σε προχωρημένη νόσο η αξονική τομογραφία κοιλίας θα αναδείξει μάζα στο δεξιό λαγόνιο βόθρο ή και περιτοναϊκές μεταστάσεις. Η σταδιοποίηση συμπληρώνεται με πλήρη αιματολογικό έλεγχο (γενική αίματος, βιοχημικό έλεγχο, καρκινικούς δείκτες) και με αξονική τομογραφία θώρακος.
Αδενοκαρκίνωμα
Είναι κοινής προέλευσης με το αδενοκαρκίνωμα του παχέος εντέρου, αλλά ιδιαίτερα επιθετικό, μερικώς εξαιτίας της καθυστερημένης διάγνωσης. Μεθίσταται στο ήπαρ, στον πνεύμονα ή και σε άλλες θέσεις και γίνεται κλινικά εμφανές είτε ως ψηλαφητή μάζα δεξιάς κοιλίας είτε με κοιλιακό άλγος, διάταση κοιλιάς, εικόνα δηλαδή απόφραξης εντέρου.
Διάγνωση
Η κλινική υποψία του γιατρού τον οδηγεί σε εξετάσεις με σκοπό τη διάγνωση. Η απεικόνιση με αξονική τομογραφία κοιλίας θα αναδείξει ύπαρξη μάζας στην περιοχή της σκωληκοειδούς. Η ύπαρξη κακοηθείας θα επιβεβαιωθεί με ανίχνευση αυξημένων καρκινικών δεικτών σε εξετάσεις αίματος, ενώ διαγνωστική είναι και η ανάδειξη μάζας στην κολονοσκόπηση. Τέλος, η ερευνητική λαπαροτομή ή λαπαροσκόπηση θα δώσει την τελική διάγνωση με την ιστολογική εξέταση. Η θεραπεία αυτών των όγκων είναι η δεξιά κολεκτομή και σχεδόν πάντα απαιτείται συμπληρωματική θεραπεία με χημειοθεραπευτικούς παράγοντες. Η πρόγνωση είναι δυσμενής, εξηγεί ο δρ Ιωάννης Κ. Κοζαδίνος.
Λαπαροενδοσκοπική χειρουργική και για το κατώτερο πεπτικό;
Με την ενδοσκοπική χειρουργική μέσω μικρών οπών εισάγονται κάμερα και ειδικά εργαλεία και με δισδιάστατη μεγεθυμένη εικόνα πραγματοποιούνται χειρισμοί σε όργανα και ιστούς, εκτομές και αναστομώσεις. Τα οφέλη για τον ασθενή είναι τεράστια και πλέον ευρέως γνωστά:
- Περιορισμένη καταστροφή ιστών και μικρό χειρουργικό τραύμα.
- Μεγέθυνση του χειρουργικού πεδίου και προβολή αυτού σε οθόνη, έτσι ώστε ο χειρουργός να εργάζεται με «ακρίβεια μικροσκοπίου».
- Ελάχιστη απώλεια αίματος και μικρότερο ποσοστό μεταγγίσεων.
- Μικρότερο ποσοστό συμφύσεων.
- Αποφυγή των μετεγχειρητικών κηλών και ελαχιστοποίηση μετεγχειρητικών επιπλοκών από το χειρουργικό τραύμα.
- Ελάχιστος μετεγχειρητικός πόνος, ταχύτερη κινητοποίηση του ασθενούς.
- Λιγότερες καρδιοαναπνευστικές επιπλοκές, σύντομη νοσηλεία και επομένως μικρότερο κόστος νοσηλείας.
- Καλύτερο αισθητικό αποτέλεσμα.

Διαβάστε επίσης:
Νέα μέθοδος αντιμετώπισης προχωρημένου σταδίου σαρκώματος/μελανώματος
ΕΙΔΗΣΕΙΣ ΣΗΜΕΡΑ
- Καιρός: Μικρή πτώση της θερμοκρασίας και αραιές νεφώσεις
- Τράμπ: «Πάγωσε» τις επιχορηγήσεις στο Χάρβαρντ κάνοντας λόγο για αφόρητη παρενόχληση εβραίων φοιτητών
- Μέχρι τη Μεγάλη Τετάρτη το Δώρο Πάσχα 2025 στον ιδιωτικό τομέα – Οι τρόποι καταγγελίας για όσους δεν το λάβουν
- Χωρίς ταξί η Αττική σήμερα – Συγκέντρωση σε λίγο στην λεωφόρο Αθηνών και πορεία